James F. Chmiel1, Michael W. Konstan1, and J. Stuart Elborn2
1 Department of Pediatrics, Case Western Reserve University School of Medicine, Rainbow Babies and Children’s Hospital, Cleveland, Ohio 44106
2 Medicine and Surgery, Queens University Belfast, Belfast City Hospital, Belfast BT9 7AB, Northern Ireland, United Kingdom
Correspondence: michael.konstan@case.edu
Муковосцидоз – это заболевание легких, сопровождающееся хронической легочной бактериальной инфекцией и продолжительной воспалительной реакцией, которая оказывает значительное воздействие на организм человека и несет собой угрозу летального исхода для пациентов. Средняя продолжительность жизни пациентов увеличилась с 6 месяцев в 1940 году до 38 лет сейчас. Это ощутимое изменение, хотя и не слишком большое, обусловлено оно развитием различных методов терапии, направленных на борьбу с патологическими изменениями, и особенно с развитием антибиотикотерапии.
Важность развития методов терапии выраденной воспалительной реакции была особзнана в 90е годы. В настоящее время появляются новые методы лечения, которые направлены на устранение основных симптомов заболевания, и уже сегодня они дают ощутимый результат. Однако влияние этих препаратов на основные патологические процессы остается неясным. Вполне вероятно, что применение антибиотиков и противовоспалительных средств останется важной частью схемы лечения муковисцидоза в ближайшем будущем. В данной работе рассмотрены уже разработанные антибиотики и антибиотики будущего, и новые виды противовоспалительной терапии.
Хотя муковосцидоз и воздействует на многие органы человека, в большинстве случаев именно легочная инфекция приводит к заболеванию и смертности (Davis и другие 1996) Причиной муковисцидоза является наличие дефектного гена и дефектного белка — регулятора транспорта ионов через мембрану клеток, который не выполняет или недостаточно выполняет свои функции. В результате неправильной работы белка увеличивается вязкость слизи с последующим отеком, хроническими инфекциями и воспалением (Chmiel et al, 2002). Программа лечения муковисцидоза должна быть направленна на уменьшение отека и застоя и улучшение оттока слизи из дыхательных путей. Контроль течения инфекции производится за счет приема антибиотиков и уменьшение воспаления при приеме противовоспалительных препаратов.
ИНФЕКЦИЯ И ВОСПАЛЕНИЕ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Дыхательные пути человека наиболее подвержены воздействию хронической инфекции, к примеру, золотистого стафилококка (Staphylococcus aureus), гемофильной (Haemophilus influenzae) и синегнойной палочки (Pseudomonas aeruginosa), сложных патогенных организмов (Stenotrophomonas maltophilia и Achromobacter xylosoxidans). Большинство из перечисленных видов микроорганизмов образуют биопленки. Поэтому возникающие воспалительные процессы довольно устойчивы к любому лечению. . (Chmiel and Davis 2003). В результате бактериальной инфекции происходит выброс в верхние дыхательные пути большого числа нейтрофилов. Хотя обычно воспаление должно побороть инфекцию, этого при муковисцидозе не происходит. Воспалительная реакция постоянно усиливается и приводит к развитию постоянного патологического процесса в легких. Воспалительный процесс в легких при муковисцидозе начинаются в достаточно раннем возрасте, и протекают всю жизнь, при этом активность воспалительного процесса часто избыточна. В полученном при бронхоальвеолярном лаваже смыве с бронхов пациентов даже у младенцев и у людей с легкой формой заболевания содержатся в большом количестве медиаторы воспаления и воспалительные клетки, в основном нейтрофилы (Konstan et al. 1993, 1994; Birrer et al. 1994; Armstrongetal.1995,1997;Baloughetal.1995; Bonfield et al. 1995a; Khan et al. 1995; Kirchner etal.1996). Присутствие больших концентраций медиаторов воспаления в отсутствие обнаруживаемых возбудителей может свидетельствовать о том, что воспалительная реакция развивается независимо от присутствия бактерий, либо о том, что раз начавшись, она не может прекратиться, даже если возбудители уже побеждены. (Khan et al. 1995). Воспалительная реакция может быть инициирована транзиторной вирусной или бактериальной инфекцией и потом не прекращается. Кроме того, показано, что инфицированные младенцы с муковисцидозом имеют большие очаги воспаления, чем младенцы с такой же инфекцией, но не больные муковисцидозом. (Noahetal.1997; Muhlebachetal.1999). Присутствующие в больших количествах нейтрофилы продуцируют актин, ДНК, провоспалительные цитокины и хемокины, окислители и протеазы. В-клетки и Т-клетки, в частности, клетки ТН-17, также вносят свой вклад в повреждение легких (Dubin et al. 2007). Продолжительная бактериальная инфекция вызывает неконтролируемую воспалительную реакцию, появление в очаге новых медиаторов воспаления, нейтрофилов, интерлейкинов IL-8 и LTB4. В дальнейшем число нейтрофилов в дыхательных путях увеличивается, что приводит к постепенному разрушению легких (Konstan and Berger1997; Chmiel et al.2002) . Так как нейтрофилы играют центральную роль в развитии патологического процесса в легких при муковисцидозе, разрабатываемые противовоспалительные препараты должны прямо либо косвенно влиять на содержание нейтрофилов либо на вещества, ими продуцируемые (табл 1).
Таблица 1. Хемоаттрактанты для нейрофиллов и вещества, выделяемые нейтрофилами, против которых направлено действие противовоспалительных препаратов.
I. Хемоаттрактанты для нейтрофиллов
A. IL-8
B. LTB4
C. Компоненты комплемента: C5a, C5a-des-Arg
D. Бактериальные продукты: N-formyl-Met-Leu-Phe (бактериальный пептид, привлекающий нейтрофилы, стимулирует их агрегацию, вызывает высвобождение супероксида из нейтрофилов. Прим. перев.).
II. Вещества, выделяемые нейтрофилами:
A. Протеазы (эластазы)
B. ДНК
C. Окислители (перекись водорода и супероксид анион-)
D. IL-8
E. LTB4
Секрет дыхательных путей пациентов содержит большие концентрации медиаторов воспаления, включая фактор некроза опухоли, интерлейкины и др (TNF-, IL-1b, IL-6, IL-8, IL-17 и GM-CSF) (Bonfield et al. 1995a; McAllister et al. 2005). Синтез этих веществ приводит к появлению других медиаторов воспаления, включая AP-1, NF-Кб, и МАРК. Помимо увеличения компонентов воспаления, происходит несоответствующее уменьшение концентрации противовоспалительных веществ, включая IL-10 и оксид азота (NO) (Bonfield et al. 1995b, 1999; Balfour-Lynn et al. 1996; Grasemann et al. 1997). Когда противовоспалительные системы функционируют неверно, возникший дисбаланс приводит к пролонгированному и массивному синтезу медиаторов воспаления. дисбаланс Можно сказать, что сочетание этих механизмов преобразуется в разрушительный каскад. Представляется маловероятным, что единственный дефект в одной системе приводит к полностью измененному течению воспалительного ответа. Скорее всего, нарушается регуляция многих процессов в организме (например пути активации воспалительного ответа или пути его остановки) в ответ на попытки клеток скорректировать возникшую из за работы дефектного белка физиологические аномалии).
Конечным результатом является нарушение хрупкого баланса между про- и противовоспалительными реакциями организма, и системы, отвечающие за активацию и развитие воспаления, берут верх. Схема дыхательных путей при МВ показана на рисунке.
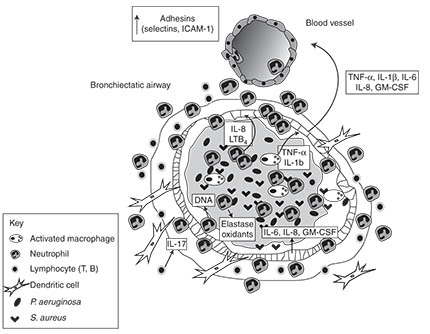
МВ – заболевание легких, которое сопровождается эндобронхиальным/перибронхиальным процессом. Альвеолы участвуют в процессе лишь на заключительной стадии заболевания. При муковосцидозе дефект гена приводит к возникновению аномальной среды на поверхности дыхательных путей, а позднее к обструкции их слизью (на рисунке обозначено серым цветом), хронической бактериальной инфекции и стойкому воспалению. Хотя существует несколько различных типов бактерий, которые инфицируют дыхательные пути при МВ, золотистый стафилококк доминирует в раннем возрасте, а затем наступает черед синегнойной палочки. Тем не менее, у большинства пациентов имеются полимикробные инфекции, что затрудняет выбор соответствующих антибиотиков для лечения легочных обострений. Бактериальные инфекции сопровождаются острой воспалительной реакцией, которая сопровождается значительноной нейтрофильной инфильтрацией. Другие воспалительные клетки также оказываются вовлечены в воспалительные реакции, включая клетки эпителия, макрофаги дендритные клетки, B- и T-лимфоциты. Эти клетки выделяют множество воспалительных цитокинов и медиаторов воспаления, которые усиливают воспалительный процесс. Избыток же медиаторов воспаления, которые высвобождаются в эндобронхиальном и перибронхиальном пространстве, способен нарушить строение стенки дыхательных путей и в конечном счете привести к расширению бронхов. Этот рисунок показывает провоспалительную часть процесса, происходящего в дыхательных путях при МВ. Не показаны нарушенные противовоспалительные процессы.
МЕТОДЫ ЛЕЧЕНИЯ БАКТЕРИАЛЬНЫХ ИНФЕКЦИЙ
Спектр микроорганизмов, в том числе и бактерий, которые обнаруживаются в дыхательных путях пациентов с МВ, оказался значительно шире, чем считали ранее (Tunney et al. 2008, 2011). С использованием современной техники стало возможным определение микроорганизмов, которые не обнаруживали ранее, особенно микроаэрофильных и анаэробных бактерий (Lipuma 2012). Степень патогенности этих бактерий и их сложные взаимодействия с другими бактериями в дыхательных путях до сих пор еще не полностью исследованы. В некоторых исследованиях показано, что отсутствие микробного разнообразия в дыхательных путях коррелирует с более тяжелым течением болезни, и может быть отчасти обусловлено применением антибиотикотерапии (Tunney et al. 2011; Zhao et al. 2012).
Антибактериальная терапия при МВ применяется давно, и считается, что хорошие результаты лечения пациентов, достигнутые за последние 50 лет, связаны именно с эффективным лечением инфекции (Doring et al 2012)
S. aureus был идентифицирован в 1949 году, эта бактерия преобладала в посевах, взятых у маленьких детей с МВ. В последствии синегнойная палочка была идентифицирована как патоген, ассоциированный с бронхоэктазами и хроническим бронхитом. С конца 50х годов наблюдалось увеличение частоты встречаемости синегнойной палочки у детей при МВ, а в 1966 году впервые был описан ее мукоидный штамм (J Littlewood; www.cfmedi- cine.com). Поэтому специфическая антимикробная терапия при МВ была направлена против этих микроорганизмов. За последующие десятилетия ряд других бактерий создал сложности для лечения. Это были бактерии видов B. cepacia, S. maltophilia, Achromobacter species и другие грамм-отрицательные бактерии. Нетуберкулезные микобактериальные инфекции также стали новой проблемой в лечении больных МВ.
АНТИБИОТИКОПРОФИЛАКТИКА
Присутствие золотистого стафилококка в секрете дыхательных путей людей с МВ побудило клиницистов рассмотреть возможность раннего использования антибиотиков с профилактической целью для предотвращения инфицирования и лечения стафилококковой инфекции в первые годы жизни (Smyth and Walters 2012).. Этот подход до настоящего времени остается спорным. вид лечения был и, в некоторых странах, остается спорным. В некоторых исследованиях, профилактическое лечение флуклоксациллин сразу после постановки диагноза было связано со снижением частоты высева стафилококка и уменьшением числа госпитализаций, но не приводило к долгосрочному улучшению функции легких. Эти исследования были продолжены с использованием цефалексина, антибиотика более широкого спектра действия, но результаты не получили подтверждения. Но у пациентов, получавших долгосрочное профилактическое лечение, наблюдалось увеличение частоты случаев инфицирования P. aeruginosa.
Эти наблюдения были подтверждены несколькими исследованиями. Недавно опубликован мета-анализ четырех исследований, в которых участвовал 401 пациент в возрасте до 7 лет. (Smyth and Walters 2012). В этом анализе не было показано значительного увеличения числа изолятов P. Aeruginosa между группами, получавшими и не получавшими раннее лечение. Хотя наблюдалась тенденция снижения количества высевов P. аeruginosa, в группах детей в возрасте 2-3 лет, и увеличение числа высевов P. аeruginosa группах детей 4-6 лет, получавших длительное лечение антибиотиками,.
В этих исследованиях использовали целый спектр антибиотиков, включающий флуклоксациллин, кот-тримаксозол, цефадроксил, цефалексин. Не ясно, какое клиническое значение может дать простое снижение частоты высевов золотистого стафилококка.
АНТИБИОТИКОТЕРАПИЯ S.AUREUS
S.aureus является очень распространенной бактерией у людей с МВ. Чаще всего это метициллин-чувствительный золотистый стафилококк (MSSA), но метициллин-резистентный золотистый стафилококк (MRSA) встречается все чаще.. Увеличение распространенности MRSA-инфекции у людей с МВ особенно тревожит, так как при этой инфекции быстро снижается функция легких и ухудшается выживаемость пациентов (Dasenbrook et al. 2008, 2010). При появлении в мокроте MSSA или MRSA имеет смысл попытаться добиться их ликвидировать. В случае MSSA иогут быть использованы цефалексин, флуклоксациллин, ко-тримоксазол, и, у взрослых, тетрациклины. MRSA также может быть побежден с помощью комбинации различных препаратов, используемых клиницистами, включая ванкомицин, линезолид, рифампин, рифампицин, фузидиновая кислота, тетрациклин и схемы с ко-тримоксазолом. В нескольких исследованисх, проводимых в настоящее время, пытаются определить лучшую схему лечения этой инфекции. Аналогичные антибиотики могут быть использованы для лечения обострений у лиц, хронически инфицированных этими бактериями.
АНТИБИОТИКОТЕРАПИЯ P. AERUGINOSA ПРИ ПЕРВИЧНОМ ИНФИЦИРОВАНИИ
В отличие от споров вокруг антибиотикопрофилактики инфицирования S. Aureus, существует единство мнений о профилактике инфекций P. aeruginosa у людей с МВ (Do ¨ring et al. 2012). В Европе исследовали, действительно ли можно предотвратить проникновение синегнойной палочки в нижние дыхательные пути, если для лечения орофарингеальной инфекции применять полоскания с птичьими IG-Y антител (EUDRACT-2011-000801-39).
Существуют, однако, общепринятые схемы эрадикации P. aeruginosa у пациентов с МВ. Этот подход был предложен Центром МВ в Копенгагене, где в ранних исследованиях, после проведения ретроспективного анализа было достоверно показано, что ингаляции колистина в комплексе с приемом ципрофлоксацина в 80% случаев позволяют добиться эрадикации P. aeruginosa (Valerius et al. 1991). В последующих исследованиях было показано, что ингаляции тобрамицина в течение 4 недель также являются эффективной схемой эрадикации P. Aeruginosa (Ratjen et al. 2010; Treggiari et al. 2011). В двух небольших исследованиях не было обнарудено различий в результатах применения этих двух схем (Taccetti et al. 2012; Proesmans 2013).
Раннее начало лечения первичного или повторного инфицирования P. aeruginosa в настоящее время рекомендуется большинством протоколов (Do ¨ring et al. 2012). Менее ясно, какую схему лечения выбирать, в случае, если ингаляции колистина с приемом ципрофлоксацина или ингаляции тобрамицина не принесли нужного результата. Недавние рекомендации консенсус-групп были таковы: после двух попыток эрадикации инфекции с использованием ингаляционной терапии или оральным приемом антибиотиков, необходимо перейти к использованию внутривенных антибиотиков. В настоящее время в Великобритании проводится клиническое сравнение (Torpedo; www.torpedo-cf.org.uk/index. html) применения колистина с ципрофлоксацином и внутривенных антибиотиков.
Существует, однако, неопровержимое доказательство того, как терапия с антибиотиками воздействует на удаление синегнойной инфекции CF. Этот подход отстаивают сотрудники Копенгаген-центра, которые начинали данное исследование с использованием сравнительных исторических описаний. Исследования показали, что существует такой верный признак, как сочетание ингаляционных средств и ципрофлоксина, что обеспечивало успех примерно в 80 процентах случаев в искоренении P. Aeruginosa. Последующие исследования показали, что ингаляционный тобрамицин при применении в течение 4 недель, что также является эффективным средством эрадикационной терапии с применением антибиотиков (Ратьен с соавторами, 2010; Треггари с соавторами, 2011) В настоящее время рекомендуется ранее вмешательство как часть общего принципа для лечения вновь образовавшейся или повторной синегнойной инфекции. (Доринг с соавторами 2012. Отсюда становится ясно, что лучшим способом лечения при неспособности решить проблему становится использование колистина или ципрофлоксацина или ингаляции томбрамицина, что должно стать рекомендацией после проведения консилиума после попытки ликвидации болезни с использованием ингаляций и пероральной терапии. Также следует рассмотреть в этом качестве внутривенные антисинегнойные антибиотики. Клинические испытания (Torpedo; www.torpedo-cf.org.uk/index.html) при использовании колистина/ципрофлоксацина и внутривенных антибиотиков были проведены недавно в Соединенном Королевстве.
ЛЕЧЕНИЕ ПРИ ХРОНИЧЕСКОЙ ИНФЕКЦИИ P.AERUGINOSA
Примерно у 75% людей с МВ не удается достичь успеха при лечении первичной синегнойной инфекции, и наступает фаза хронического инфицирования (Do ¨ring et al. 2012). В этом случае появляются мукоидные штаммы и бактерии начинают формировать биопленки. Это важный механизм бактериальной адаптации, он приводит к снижению эффективности действия защитных сил организма, и снижает эффективность антибиотикотерапии (Williams and Davies 2012). Длительная терапия ингаляционными антибиотиками важна и эффективна при хронической синегнойной инфекции.
Тобрамицин (TOBI, Bramitob) и азтреонама лизин (Cayston) используются большинством специалистов во всем мире. Оба препарата показали свою эффективность в сравнении с плацебо по влиянию на легочную функцию, на качество жизни и уменьшению количества легочных обострений (Do ¨ring et al. 2012). Ингаляции колистина так же используется для постоянной антибактериальной терапии. Недавно разработаны порошковые формы тобрамицина и колистина. Порошок тобрамицина для ингаляций (TobiPodhaler) уже принят ЕМА и в настоящее время находится на рассмотрении FDA, ингаляционный порошок колистина (Colobreathe) разрешен для применения EMA (Konstan et al. 2011; Schuster et al. 2012). Оба препарата менее эффективны, чем жидкие формы для небулайзера, и при их использовании наблюдается побочный эффект — усиление кашля
В общем, ингаляции с антисинегнойными антибиотиками уменьшают бактериальную нагрузку (измеряется в количестве КОЕ/г слизи), улучшает легочную функцию и качество жизни, уменьшают частоту обострений (Do ¨ring et al. 2012). Колистин применяется ежедневно, тобрамицин принято применять по месяцу с перерывом в месяц. Многие пациенты отмечают усилинеи легочной симптоматики и снижение показателя ОФВ1 в месяцы перерыва в ингаляциях тобрамицина. Таким образом, для большинства пациентов применяется цикл с использованием одного из двух указанных лекарств. Оптимальный режим долговременной ингаляционной антибиотикотерапии до сих пор не определен. Маловероятно, что рандомизированное исследование позволит когда нибудь провести прямое сравнение между различными схемами терапии или ответить на сложный вопрос от том, будет ли более эффективным непрерывное использование антибиотиков, например чередование тобрамицина, азтреонама и колистина более эффективным, чем рекомендованная в настоящее время схема месяца ингаляций – месяца перерыва.
Несколько других ингаляционных антибиотиков для лечения P. aeruginosa пока еще находятся в стадии разработки. Два вида левофлоксацина, ципрофлоксацин в виде порошка для ингаляций, ципрофлоксацин и амикацин в форме липосом сейчас проходят различные стадии исследования и могут стать доступными уже в ближайшее врем. (Do ¨ring et al. 2012).
ЛЕЧЕНИЕ ОБОСТРЕНИЙ У ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ СИНЕГНОЙНОЙ ИНФЕКЦИЕЙ
Легочные обострения значимы для людей с МВ. При обострении усиливаются проявления легочных симптомов заболевания, системных симптомов, включая потерю веса, изменения легочной функции, и другие проявления локального и системного воспаления. Частые легочные обострения приводят к быстрому уменьшению показателя ОФВ1 и уменьшению выживаемости (Smyth and Elborn 2008; Do ¨ringetal. 2012). Предотвращение легочных обострений, таким образом, главная цель лечения, и есть доказательства того, что длительная антибиотикотерапия совместно с приемом пульмозима, азитромицина, ингаляциями гипертонического солевого раствора уменьшают продолжительность легочных обострений, и, в перспективе, могут уменьшить частоту обострений у людей с МВ. Критически важным для успешного лечения является оптимизация терапии с целью уменьшения обострений и воспалительного повреждения легких у людей с МВ (Stenbit and Flume 2011)..
Оптимизация антибактериальной терапии и продолжительное лечение важно для лечения легочных обострений. Существует ряд доказательств, что в 25% случаев после обострения не удается вернуть показатели функции легких к исходным значениям и/или быстро наступает рецидив обострения (Sanders et al. 2010; Sten- bit and Flume 2011; Parkins et al. 2012) Выбор антибиотиков для лечения таких обострений во многом является эмпирическим. Использование современных техник для определения антимикробной восприимчивости также не улучшает результаты. В особенности это становится проблемой с P. Aeruginosa, поскольку с повторяющейся терапией антибиотиками, эти микроорганизмы становятся устойчивы к антибиотикам. Однако, успешность антибиотикотерапии не всегда точно соответствует результатам чувствительности, определенным в лаборатории. Изначальный выбор антибиотика для лечения легочных обострений часто основывается на чувствительности к антибиотикам и зависит от их переносимости конкретным пациентом. Если клинический ответ на лечение неоптимален, изменения в схеме лечения часто делаются на основе клинического опыта, независимо от тестов на чувствительность. Существует хорошее историческое и современное обоснование использования комбинации пенициллина и аминогликозидов. Обычно эта терапия продолжалась 14 дней, хотя в последних исследованиях показано, что и 10-дневный период может быть достаточен для большинства пациентов (Van Devanter et al. 2010). Впрочем, эта схема еще не была достаточно исследована.
АНТИБИОТИКОТЕРАПИЯ ДРУГИХ БАКТЕРИАЛЬНЫХ ИНФЕКЦИЙ ПРИ МУКОВИСЦИДОЗЕ
S. maltophilia и Achromobacter Species
S. maltophilia и Achromobacter species встречаются в посевах пациентов с МВ, хотя частота их выявления варьирует. В некоторых центрах МВ сообщают, что частота выявляемости этих микроорганизмов составила до 25%.
Трудно оценить клиническое значение этих организмов, хотя понятно, что преобладание этих бактерий у некоторых пациентов может привести к прогрессивному ухудшению функции легких и увеличению количества обострений. Спектр антибиотиков, которые могут быть использованы для борьбы с этими бактериями, включает тетрациклины, ко-тримоксазол, колистин, и пиперациллин/тазобактам. Исследований схем эрадикации этих бактерий не проводилось, но логично было бы по возможности, попытаться с ними бороться. В случае S. maltophilia для лечения обострений может быть использован ингаляционный колистин и комбинации вышеуказанных антибиотиков (Do ¨ring et al. 2012)..
B. cepacia -комплекс
Лечение штаммов B. cepacia весьма проблематично. В общем, членам комплекса B. cepacia свойственна устойчивость к антибиотикам, и Burkholderia cenocepacia, которая исторически наиболее часто встречается у людей с МВ, почти всегда полностью резистентна ко всем антибиотикам. Не существует антибиотиков, рекомендованных для длительного лечения B. cepacia complex, недавнее исследование эффективности ингаляций азтреонама лизина не было успешным., Как показано в нескольких исследованиях, может быть клинически эффективна внутривенная антибиотикотерапия с тетрациклином, ко-тримоксазолом, хлорамфениколом, колистином, цефтазидимом меропенемом и пиперациллин/ тазобактамом (Do ¨ring et al. 2012).
Нетуберкулезная микобактериальная инфекция
Микобактериальная нетуберкулезная инфекция сейчас становится новой проблемой, и ставит перед исследователями много новых терапевтических и диагностических задач. Несколько видов нетуберкулезных микобактерий были выделены у людей с МВ, хотя преобладающей группой является Mycobacterium avium complex и Mycobacterium abscessus. Инфицирование Mycobacterium abscessus при МВ и других хронических заболеваниях легких приводит к определенным проблемам (Do ¨ring et al. 2012). Лечение обоих видов бактерий необходимо проводить длительно, комбинируя оральные, внутривенные и ингаляционные антибактериальные средства. При лечении инфекции Mycobacterium avium complex обычно комбинируют этамбутол, рифамицин, макролиды и ингаляции амикацина. При лечении Mycobacterium abscessus комбинируют амикацин, линезолид, макролиды, цефокситин, тигициклин и/или меропенем. происходит при длительной терапии с использованием комбинаций пероральных, внутривенных и/или ингаляционных агентов. В настоящее время разрабатываются международные стандарты терапии этих сложных видов бактерий.
Другие виды бактерий
В настоящее время в верхних дыхательных путях у людей с МВ определяются многие другие виды бактерий. Методы лечение таких организмов, как Streptococcus и анаэробных бактерий, таких, как Prevotella, Veillonella, Rothia и Actinomyces до конца не изучено (Tunney et al. 2011; Zhao et al. 2012). В ближайшие годы могут быть внесены изменения в схемы антибиотикотерапии, поскольку современные рекомендованные схемы лечения больше учитывают значение бактериальных взаимодействий в дыхательных путях пациентов с МВ. Антимикробная терапия остается клюечвой для лечения инфекций и воспаления при МВ.
ЛЕЧЕНИЕ ВОСПАЛИТЕЛЬНОГО ПРОЦЕССА ПРИ МУКОВИСЦИДОЗЕ
Исследование воспалительного процесса оправдано, так как это основная причина разрушения легких. Некоторыми фазами патофизиологического каскада можно управлять. Тем не менее, эффективное воздействие на воспалительный процесс может оказаться полезном на любом этапе. Ранние исследования противовоспалительных лекарственных средств включают были сфокусированы на системных и ингаляционных кортикостероидах, ибупрофене и других нестероидных противовоспалительных препаратах (НПВП). Хотя многие из них прошли фазу клинического испытания, только некоторые были рекомендованы к использованию (Таблица 2). Формат этого обзора не позволяет обсудить все эти лекарства, рассмотрены те средства, которые были подробно изучены и некоторые из недавно разработанных. Первыми рассматриваются кортикостероиды и ибупрофен, затем цитокины и антицитокины, ингибиторы протеазы и другие средства противовоспалительной терапии.
КОРТИКОСТЕРОИДЫ
Кортикостероиды стали первыми противовоспалительными препаратами, которые исследовались с целью применения при МВ. Они уменьшают образование слизи и отек, ингибируют хемотаксис, адгезию и активацию лейкоцитов, ингибируют активацию NF-kB и препятствуют синтезу и работе медиаторов воспаления. В некоторых исследованиях оценивали возможность использования кортикостероидов для постоянного лечения воспаления дыхательных путей при МВ. Два четырехлетних двойных слепых плацебоконтролируемых исследования оральных кортикостероидов стали основой дальнейших клинических исследований противоспалительных средств (Auerbachetal.1985;Eigenetal.1995). Согласно этим исследованиям, прием кортикостероидов по альтернирующей схеме через день приводил к улучшению легочной функции, отмечалось также увеличение веса и уменьшение числа госпитализаций. В одном из исследований отмечалось благотворное влияние препаратов на легкие преимущественно у тех пациентов, что были инфицированы P. aeruginosa (Eigenetal.1995). Побочные эффекты, включающие снижение толерантности к глюкозе, замедление роста, формирование катаракты, ограничивают длительное применение оральных кортикостероидов по альтернирующей схеме через день.
При последующих исследованиях показано, что дефицит роста сохраняется после прекращения терапии (Lai et al. 2000). С учетом этих результатов и других известных токсических эффектов кортикостероидов, включая остеопению, остеопороз, слабость скелетных мышц, не рекомендуется длительное использование системных кортикостероидов для замедления снижения легочной функции (Flume et al. 2007).
Побочные эффекты, связанные с системным применением кортикостероидов, побудили провести исследования ингаляционных кортикостероидов (ИКС). Ингаляционные средства можно использовать с меньшим риском системного воздействия, но системное воздействие может быть необходимо для снижения миграции нейтрофилов. Постоянное использование ингаляционных кортикостероидов уменьшает скороксть снижения легочной функции. Однако, в одном большом исследовании показано, что использование ИКС может приводить с возрастом к уменьшению роста и веса, увеличению потребности в инсулине и таблетированных гипогликимических средств (Ren et al. 2008). В другом исследовании наблюдалось уменьшение скорости снижения ОФВ1 у детей с МВ в возрасте 6-12 лет, но не в других возрастных группах (De Boeck etal.2011)..
Преимущество применения ИКС не было доказано в ходе рандомизированных плацебо-контролируемых клинических исследований. Ни в одном из крупных исследований применения ИКС при МВ не было убедительно показано влияние ИКС на функцию легких или на содержание воспалительных маркеров в дыхательных путях (Ross et al. 2009). Исследование небольших популяций и короткие периоды наблюдений затрудняют такие испытания. При проведении большого проспективного многоцентрового исследования отмена ИКС на срок 6 месяцев не приводила к значительному ухудшению функционального состояния легких при МВ (Balfour-Lynn et al. 2006). У пациентов, прекративших прием ИКС, не ухудшалась функция легких, не увеличивалась потребность в оральных или внутривенных антибиотиках, период между обострениями не сокращался. Таким образом, хотя применение ингаляционных стероидов может оказаться полезным для пациентов с сопутствующей астмой, использование их в качестве противовоспалительных средств при муковосцидозе является не обоснованным. В настоящее время должным образом не исследованы потенциальные побочные эффекты ИКС при МВ. Назначение ИКС пациентам с МВ необходимо проводить с осторожностью. Эксперты не рекомендуют долго использовать ИКС у пациентов с МВ старше 6 лет, у которых нет сопутствующей астмы или аллергического легочного аспергиллеза (Flume et al. 2007).
Таблица 2.
Противовоспалительные средства, применяемые при МВ
|
Средства, прошедшие доклинические испытания |
|
| Препарат | На что воздействует |
| Anti-ICAM-1 | Молекулы адгезии лейкоцитов |
| Anti-IL-8 | Цитокины |
| Anti-IL-17 | Цитокины |
| IL-10 | Внутриклеточные сигнальные молекулы и цитокины |
| Gamma — Interferon | Внутриклеточные сигнальные молекулы |
| p38 ингибитор митоген-активируемой протеин-киназы | Внутриклеточные сигнальные молекулы |
|
Средства, прошедшие клинические испытания |
|
| a1-ингибитор протеазы | Протеазы |
| Кортикостероиды | Внутриклеточные сигнальные молекулы, эйкосаноиды, цитокины |
| CXCR2 — антагонист | Хемотаксис и активация нейтрофилов |
| Циклоспорин А | Внутриклеточные сигнальные молекулы |
| DHA | Эйкосаноиды |
| EPI-hNE4 | Протеазы |
| Глутатион | Оксиданты |
| Hydroxychloroquine | неизвестно |
| L-аргинин | Внутриклеточные сигнальные молекулы |
| Антагонист рецепторов LTB 4 BIIL 284 BS) | Лейкотриеновые рецепторы, эйкосаноиды |
| Метотрексат | Адгезия молекул, цитокины, реакции трансметилирования, увеличение выхода аденозина |
| Ингибитор эластазы моноцитов/нейтрофилов | Протеазы |
| Montelukast | Лейкотриеновые рецепторы |
| N-ацетилцистеин | Внутриклеточные сигнальные молекулы, оксиданты |
| Omega-3 жирные кислоты | Eicosanoids |
| Ингибитор секреторной лейкопротеазы | Протеазы |
| Симвастатин | Внутриклеточные сигнальные молекулы |
| Thiazolidinediones/pioglitazone | Внутриклеточные сигнальные молекулы |
| Витамины С, Е и бета-каротин | Оксиданты |
| Витамин D | Бактерии и цитокины |
| Средства, рекомендованные к клиническому использованию | |
| Антибиотики | Бактерии (стимуляторы воспаления) |
| Азитормицин | неизвестно |
| Дорназа альфа | ДНК |
| Ибупрофен | Внутриклеточные сигнальные молекулы, эйкосаноиды |
ИБУПРОФЕН
Нестероидные противовоспалительные средства (НПВС) обладают свойствами, которые сходны с кортикостероидами, но при этом имеют меньшее количество побочных эффектов.
Наиболее часто при МВ используют ибупрофен, в большей степени потому, что он оказывает антинейтрофильное действие. Хемотаксис нейтрофилов в эпителии слизистой оболочки в значительной степени снижается при применении ибупрофена в дозе, при которой пиковая концентрация его в плазме составляет 50 мг/мл (Konstan et al.2003). В ходе 4-хлетнего двойного слепого плацебо-контролируемого исследования, проведенного в США у пациентов с МВ, при получении пациентами высоких доз ибупрофена дважды в день наблюдали уменьшение скорости снижения легочной функции, стабилизировался вес, наблюдалось меньшее число случаев госпитализации, получались лучшие оценки рентгенограммы без существенных побочных эффектов (Konstan et al. 1995). Наилучший эффект наблюдался у маленьких пациентов (от 5 до 13 лет).
В результате проведенного в Канаде 2-летнего плацебоконтролируемого мультицентрового исследования, в котором участвовало 145 детей с МВ, также покахзан благоприятный эффект ибупрофена на легочную функцию (Lands et al. 2007)..
Результаты анализа данных, полученных при наблюдении за пациентами Фонда МВ показали, что реальное клиническое применение ибупрофена у 1365 детей позволило снизить темпы снижения ОФВ1 на 29 % по сравнению с теми пациентами, которые не получали ибупрофен (Konstan et al. 2007). Тем не менее, ибупрофен применяется не так часто, в основном из-за проблем, связанных с необходимостью определения дозировки для каждого пациента в течение трехчасовых фармакокинетических испытаний и опасений того, что препарат может оказывать побочное действие (Konstan 2008). По данным Американского Фонда МВ, длительное использование ибупрофена может привести к желудочно-кишечному кровотечению, хотя это происходит достаточно редко (ежегодная статистика заболеваемости 0,37% против 0,14% утех пациентов, что не принимают ибупрофен (Konstan et al. 2007)). Одновременное применение антацидов, ингибиторов протонного насоса и мизопростола (аналог простагландина Е1), скорее всего, снижает риск развития побочных эффектов. Сообщают о нескольких случаях почечной недостаточности, связанной с применением ибупрофена, но данные пациентов из реестра Фонда МВ позволяют предположить, что частота почечной недостаточности не увеличивается среди пациентов, получавших ибупрофен (Konstan et al. 2007). Таким образом, хотя у этого вида лечения есть определенные преимущества, их перевешивают возможные риски (Konstan et al. 2007). В ACochraneReview говорится, что «высокие дозы ибупрофена могут замедлить прогрессирование заболевания легких у пациентов с МВ, особенно у детей. Это говорит о том, что нужна стратегия использования препарата, который может быть полезен для людей с МВ. (Lands and Stanojevic 2007).
ЦИТОКИНЫ И АНТИЦИТОКИНЫ
Со времен первых клинических испытаний кортикостероидов для лечения разных заболеваний стали использовать множество новых противовоспалительных средств.
Для лечения МВ могут быть эффективны антивоспалительные цитокины и антитела к провоспалительным цитокинам. Большинство цитокинов плеоморфны (могут выполнять различные функции. Прим.перев.), хотя некоторые из них оказывают преимущественно провоспалительное действие, а другие оказывают, в основном, противовоспалительный эффект. Интерлейкин IL-10 обладает множеством противовоспалительных свойств. Он ингибирует продукцию многих провоспалительных цитокинов, ингибирует активацию NF-kB (универсальный фактор транскрипции, контролирующий экспрессию генов иммунного ответа, апоптоза и клеточного цикла. Нарушение регуляции NF-kB вызывает воспаление, аутоиммунные заболевания, а также развитие вирусных инфекций и рака. Wiki), индуцирует гибель нейтрофилов, и уменьшает антиген-презентацию и Т-клеточную стимуляцию. Так как IL-10 прекращает воспалительную реакцию, в результате его дефицита, наблюдаемого при МВ (Bonfield et al. 1999), воспалительная реакция не прекращается даже после удаления стимулятора воспаления. IL-10 усиливает эндобронхиальное воспаление у мышей, инфицированных P. aeruginosa (Chmieletal.2002b). Введение IL-10 таким мышам оказывает положительный эффект на воспаление в дыхательных путях (Chmiel et al. 1999). Запланированные клинические испытания лекарства были прекращены по причинам, не связанным с МВ, но такой терапевтический подход все еще остается интересным.
Как показано в многоцентровом клиническом исследовании, другой противовоспалительный цитокин, гамма-интерферон, несмотря на его способность восстанавливать регуляцию на примере клеточных моделей МВ, не улучает функции легких и не уменьшает содержание медиаторов воспаления в мокроте (Moss et al. 2005).
Альтернативный подход к введению противовоспалительных цитокинов позволил бы ингибировать конкретные прововоспалительные медиаторы. Был провелен доклинический этап исследования действия антител к ICAM-1 и IL-8, но клинических исследований не проводилось. Количество IL-17, провоспалительного цитокина, участвующего в сигналах, передаваемых клетками TH-17, увеличивается в легких при МВ (McAllister et al. 2005; Dubin and Kolls 2007), и IL-17 играет важную роль в миграции нейтрофилов в дыхательные пути в ответ на воздействие инфекционных раздражителей. Анти-IL-17 антитела уменьшают нейтрофилию, вызванную воздействием липополисахарида, в дыхательных путях мышей (Ferretti et al. 2003). Клинические исследования применения анти-IL-17 антител при ревматоидном артрите и псориазе были завершены сравнительно недавно. Учитывая сходство между воспалением в легких при МВ и этими заболеваниями, сопровождающимися гипервоспалением, применение анти-IL-17 антител могло бы быть исследовано и при МВ.
МОДУЛЯТОРЫ ЭЙКОЗАНОИДОВ
(эйкозаноиды — окисленные производные полиненасыщенных жирных кислот. Выделяют три основные группы эйкозаноидов: простагландины, лейкотриены, тромбоксаны (WIKI))
LTB4, мощный хеммоаттрактант нейтрофилов, присутствует при МВ в дыхательных путях в высоких концентрациях (Konstan et al. 1993). Проводимое клиническое исследование влияния BIIL284 BS (амелубант), специфического антагониста LTB4-рецепторов, при МВ было досрочно прекращено из за статистически значимого увеличения легочных осложнений у взрослых, получавших BIIL 284 BS (Konstan et al. 2005). Одно из возможных объяснения возникновения осложнений является то, что LTB4 имеет ранее неизвестное положительное воздействие при МВ, поэтому ингибирование его рецепторов приносит вред. Более правдоподобным объяснением может служить то, что ингибирующий эффект BIIL 284 BS на LTB4 является слишком мощным, что приводит к нарушению антимикробной защиты и увеличивает риск обострения. Результаты данного исследования показывают, что необходимо соблюдать осторожность при выборе противовоспалительного средства для будущих клинических испытаний.
Дефицит некоторых жирных кислот может способствовать возникновению воспаления легких. Содержание арахидоновой кислоты увеличивает, а содержание докозагексаеоновой кислоты (DHA) у мышей-носителей двойной мутации в гене CFTR (Freedmanetal.1999). Исследования показали, что пероральное введение DHA таким мышам корректирует липидный дисбаланс и нормализует наблюдаемые патологические процессы (Freed- man et al. 2002; Beharryet al. 2007). Позднее было несколько исследований применения пищевых добавок с DHA у пациентов с муковосцидозом (Van Biervliet et al. 2008; Aldamiz-Echevarria et al. 2009).. К сожалению, доза DHA, а также объем исследования, продолжительность лечения и его результаты существенно различаются. Некоторые исследования имели недостаточный плацебо-контроль, и некоторые не показали изменения легочной функции, возможно, из за короткого периода наблюдения. Несмотря на эти недостатки, совокупные данные этих исследований показывают, что пищевые добавки DHA могут эффективно увеличить сывороточную концентрацию фосфолипидов и незаменимых жирных кислот, и это может иметь положительное влияние на состояние здоровья, в том числе приводить к улучшению легочной функции. Чтобы проверить это утверждение, необходимы более крупные, плацебо-контролируемых исследования с адекватным периодом наблюдения.
МОДУЛЯТОРЫ ВНУТРИКЛЕТОЧНЫХ СИГНАЛОВ
Потому что цитокины способствуют избыточной воспалительной реакции в CF, кажется логичным целевой сигнальные пути ответственны за позитивной регуляции их производства. К сожалению, не существует единого мнения относительно того, что эти пути и как они могут взаимодействовать с основной дефект в CF. Высокие дозы ибупрофена и IL-10
Поскольку цитокины способствуют избыточной воспалительной реакции при МВ, представляется логичным влиять на механизмы, регулирующие их продукцию.
К сожалению, нет единого мнения насчет того, что это за механизмы и как они могут быть связаны с основной причиной МВ. Высокие дозировки ибупрофена и IL-10 ингибируют NF-кВ активацию, влияет на воспалительную реакцию, уменьшая ее на уровне транскрипци. Другие препараты, которые уменьшают транскрипцию провоспалительных молекул, также могут быть полезны при МВ. Другой механизм ингибирования активности NF-кВ реализуется через регуляцию тиазолидиндионами или глитазонами рецепторов, активирующих пролиферацию пероксисом (PPAR) with the thiazolidinediones or glitazones (Ruan et al. 2003; Vanden Berghe et al. 2003; Zingarelli et al. 2003). При МВ в тканях наблюдается дефицит PPAR ((Ollero et al. 2004; Perez et al. 2008). Снижение PPAR приводит к дисбалансу между IkB и NF-кВ и способствует увеличению воспаления. Активация PPAR позволяет подавить воспалительную реакцию при МВ. Одним из механизмов действия ибупрофена при МВ является ингибирование NF-кВ через активацию PPARg (Jaradat et al. 2001; Davis et al. 2003).
Троглитазон и циглитазоном активируют PPAR в выделенных эпителиальных клетках дыхательных путей при МВ и в МВ-эпителиальных клеточных линях, и уменьшают продукцию провоспалительных медиаторов, синтезируемых в ответ на инфицирование P. aeruginosa (Perez et al. 2008). 28-дневные клинические испытания пиоглитазона не показали положительного влияния препарата на содержание в мокроте мелиаторов воспаления (Konstan et al. 2009). Однако причиной такого результата могло быть то, что используемая в исследовании доза пиоглитазона была недостаточна для ингибирования воспаления, продолжительность исследования была очень короткой, число участвующих в исследовании пациентов было небольшим, или методики, с помощью которых проводили определение количество медиаторов воспаления в мокроте, были недостаточно чувствительными, что бы обнаружить небольшие изменения. Хотя это исследование не показало положительного эффекта, дальнейшая оценка применения глитазона при МВ может иметь смысл.
Во многих исследованиях показано уменьшение количества NO в выдыхаемом воздухе (eNO) при МВ (Balfour- Lynnetal.1996;Grasemannetal.1997). NO является высоко реактивной молекулой с важными антимикробными и противовоспалительными свойствами. Уменьшение продукции NO в дыхательных путях может способствовать развитию бактериальной инфекции и более сильному воспалению (Kelley and Drumm 1998; Meng et al. 1998). Одной из потенциальных причин уменьшения eNO при МВ является увеличение RhoGT-Pase, сигнальной молекулы, которая уменьшает ую молекулу, которая уменьшает экспрессию NOS2 (Синтаза оксида азота)(Kraynacketal.2002). Увеличение RhoGTPase может также способствовать воспалительному ответу за счет увеличения синтеза IL-8. RhoGTPase может быть ингибирована путем блокирования 3-гидрокси-3-метилглутарил-коэнзим-А-редуктазой (HMG-CoAR), коммерчески доступными статинами (симвастатином) (Kraynacket al. 2002). Статины имеют и другие противовспалительные эффекты, включая способность ингибировать миграцию нейтрофилов, уменьшать продукцию провоспалительных цитокинов, и увеличивать активацию транскрипции PPAR (Dunzendorferetal. 1997;Rezaie- Majd et al. 2002; Zelvyte et al. 2002). Клиническое исследование симвастатина показало тенденцию к увеличению eNO, но влияния на воспалительные маркеры не наблюдалось. Возможно, по причинам, названным выше для исследования пиоглитазона (Kraynack соавт. 2008). Другие вещества, увеличивающие продукцию NO, также были исследованы. В крови и мокроте пациентов с МВ увеличивается активность аргиназы, что может приводить к еще большему снижению NO из-за распада L-аргинина, являющегося субстратом для синтеза NO ((Grasemann et al. 2005a). На грызунах было показано, что L-аргинин приводит к снижению повреждения тканей, снижению содержания нейтрофилов, а также к снижению IL-1b (Hopkins et al. 2006). В небольшом исследовании применения L-аргинина при МВ наблюдали небольшое увеличение eNO (Grasemannetal.2005b). L-аргинина имеет потенциал, но крупного проспективного клинического испытания не проводилось.
Синтетические тритерпеноиды — низкомолекулярные производные природных соединений, которые повышают активность Nrf2. Nrf2 -это транскрипционный фактор, активный в эпителии дыхательных путей, оказывающий решающее значение для смягчения острой воспалительной реакции; при МВ его количество в клетках недостаточно (Chenetal.2008;Nichols et al. 2009). Малые молекулы, такие как синтетические тритерпеноиды, которые воздействуют на нарушенные провоспалительные механизмы в клетках при МВ, могут быть кандидатами для клинических испытаний. Доклинические исследования показали способность 2-циано-3 ,12-диоксоолеана-1, 9 — диен-28-овой кислоты (CDDO) уменьшать воспалительную реакцию (Nichols et al. 2009). Многочисленные исследования необходимы для того чтоб определить, действительно ли они полезны, но предварительные данные свидетельствуют о том, что теоретически соединения, влияющие на транскрипцию регуляторов воспаления (и провоспалительных и противовоспалительных) могут быть перспективными терапевтическими средствами.
АНТИОКСИДАНТЫ
Нейтрофилы продуцируют кислородные радикалы, которые способствуют местному повреждению тканей и воспалению. Повышение концентрации окислителей было обнаружено в дыхательных путях мышей с МВ и у пациентов с МВ (Hull et al. 1997; Velsor et al. 2001).Окислительно-антиокислительный дисбаланс способствует усилению и повреждающему действию воспалительной реакции. Некоторые биохимические нарушения при МВ могут быть скорректированы путем применения антиоксидантов. N-ацетил цистеин, первоначально разработанный как муколитическое средство, вновь привлек к себе внимание как антиоксидант, который ингибирует H2O2 и увеличивает количество глутатиона. В проведенном пилотном исследовании выяснилось, что при оральном введении N-ацетил цистеина увеличивается количество глутатиона в цельной крови и снижается количество нейтрофилов, IL-8 и активности эластазы в мокроте (Tirouvanziam et al. 2006).. Срок проведения исследования был небольшой, и не было зафиксировано изменение легочной функции или каких-либо других клинических показателей. В настоящее время проводится большое двойное слепое плацебо-контролироуемое исследование применения N-ацетил цистеина у пациентов с МВ.
Окислительно-антиокислительный дисбаланс может быть усилен нарушениями в CFTR. Если глутатион транспортируется CFTR (Linsdell and Hanrahan 1998), то нарушение CFTR привело бы к уменьшению концентрации этого важного антиоксиданта на поверхности эпителия, в результате чего дыхательные пути стали бы уязвимы даже при обычном уровне окислительного стресса. Так как в легких мышей с МВ и пациентов снижена концентрация глутатиона (Roum et al. 1993; Vel- sor et al. 2001), представляется логичным попытаться увеличить его концентрацию в легких при МВ. Содержание глутатиона в жидкости, покрывающей эпителий легких (сурфактанте) может быть увеличено путем введения 2 раза в день аэрозольного глутатиона. При таком лечении также уменьшается продукция супероксида клетками воспаления (Roum et al. 1993). Однако у пациентов, получавших ингаляционный глутатион, не наблюдали изменения в содержании маркеров окислительного стресса в бронхо-альвеолярной жидкости (Bishop et al. 2005; Hartl2005).. Ингаляционная терапия с глутатионом при МВ привлекла повышенное внимание, но но терапевтический эффект не был должным образом исследован.
ИНГИБИТОРЫ ПРОИТЕАЗ
В начале жизни при МВ нейтрофилы проникают в дыхательные пути, продуцируют большое количество протеаз, которые подавляют антипротеазы, включая альфа-1-ингибитор протеазы (a1-PI) и секреторный лейкоцитарный ингибитор протеазы (SLIP). Концентрация a1-PI в бронхо-альвеолярной жидкости пациентов с МВ в несколько раз выше, чем у здоровых людей, но даже у пациентов с мягким течением заболевания количество эластазы и других протеаз нейтрофилов превышает норму в несколько сот и даже в несколько тысяч раз, и это количество значительно больше того, что может быть ингибировано (Birrer et al. 1994; Konstan et al. 1994; Chmiel et al. 2002a). Дисбаланс между протеазами и их ингибиторами усиливается во время обострений и, несомненно, приводит к повреждению дыхательных путей. Исследование применения антипротеаз при МВ проводятся с 1990 г. Вдыхание аэрозоля а1-антитрипсина уменьшает количество маркеров воспаления, в том числе эластазу нейтрофилов, провоспалительные цитокины и нейтрофилы (McElvaney et al. 1991; Bergeret al. 1995; Bilton et al. 1999; Griese et al. 2007). Изучали применение при МВ и других ингибиторов эластазы нейтрофилов, включая rSLPI и низкомолекулярный препарат EPI-hNE4 (McElvaney et al. 1993; Grimbertetal.2003). Хотя был получен положительный эффект от применения этих ингибиторов, дальнейшие исследования этих ингибиторов не проводились. Результаты, полученные при терапии антипротеазами при МВ свидетельствую о том, что данный вид терапии потенциально может воздействовать на воспалительный процесс при МВ. Учитывая возможности применения антипротеаз при МВ, применение ингаляций выделенного из плазмы а1-антитрипсина наиболее близко к внедрению в клиническую практику.
ДРУГИЕ СРЕДСТВА, ВЛИЯЮЩИЕ НА ВОСПАЛЕНИЕ В ДЫХАТЕЛЬНЫХ ПУТЯХ ПРИ МУКОВИСЦИДОЗЕ
Эффективность применения при МВ гидроксихлорохина (Плаквенил» — противомалярийный препарат, производное 4-аминохинолина. Оказывает также умеренное иммуносупрессивное, специфическое и неспецифическое противовоспалительное действие при аутоиммунных заболеваниях), ингибитора дигидрофолат редуктазы, который увеличивает внутриклеточный рН и обладает парадоксальной эффективностью при некоторых редких интерстициальных заболеваниях легких оценивали в небольшом 28-дневном исследовании (Williams и соавт. 2008). Препарат хорошо переносился, но изменений в содержании в мокроте маркеров воспаления при применении его не наблюдалось (Williams и соавт. 2008). CXCR2 является важным рецептором хемотаксиса нейтрофилов. В клинические и доклинических исследованиях оценивали эффективность применения CXCR2 антагонистов при многих заболеваниях легких, в том числе при ХОБЛ, астме и озон-индуцированном воспалении легких (Lazaar соавт. 2011). Результаты недавно завершенного клинического исследования применения при МВ вещества с условным названием СО-656933, которое является CXCR2 антагонистом, дают некоторую надежду на возможность модуляции воспаления дыхательных путей (Moss et al. 2012).
Хотя химиотерапевтические средства применялись в основном при астме, проводились некоторые исследования и при МВ. Низкие дозы циклоспорина снизили необходимость применения системных кортикостероидов в небольшой серии наблюдений (Bhal соавт. 2001). В ходе небольшого пилотного исследования применение метотрексата привело к увеличению ОФВ1 и уменьшал общее количество иммуноглобулинов в сыворотке крови у пяти МВ-пациентов после 1 года лечения (Ballmann et al. 2003). Однако в более позднем исследовании метотрексат не слишком хорошо переносился, и при его применении увеличивалась потребность в внутривенной антибиотикотерапии (Oermannetal.2007). Его регулярное использование не может быть рекомендовано. Из за токсичности химиотерапевтические препараты вначале должны быть изучены на животных моделях. Однако, даже если эти препараты токсичны, некоторые из них могут иметь большую пользу, чем риск.
ЗАКЛЮЧЕНИЕ
МВ-заболевание легких, которе начинается в младенчестве и продолжается всю жизнь. Хроническая инфекция и чрезмерное воспаление являются главными виновниками прогрессирования заболевания легких при муковисцидозе. Исследования показали,
что разумное использование антибиотиков и противовоспалительных препаратов приносит пользу. Разработка системных и ингаляционных антибиотиков значительно улучшила выживаемость пациентов и аантибиотикотерапия остается основой лечения. В настоящее время доступен широкий спектр антибиотиков, были разработаны наиболее наиболее эффективные схемы постоянного лечения, которые уменьшают количество обострений. Важно также, чтобы легочные обострения были выявлены как можно раньше, и при их лечении применялись комбинации антибиотиков.
Противовоспалительные препараты являются еще одним важным оружием в борьбе с МВ. Хотя ингаляционные кортикостероиды, наиболее часто назначаются для противовоспалительной терапии при муковосцидозе, их преимущества, как и их риски, не были до сих пор точно определены. До сих пор постоянное применение высоких доз ибупрофена является самым проверенным противовоспалительным средством, хотя этот метод на удивление редко используется при МВ. Новые противовоспалительные препараты, вероятно, пройдут клинические испытания в течение ближайших нескольких лет. Дополнителоьные исследования противовоспалительных препаратов необходимы для полного понимания механизмов их действия, и для того, что бы определить, какой из них наиболее полезен для пациентов с МВ.
Лекарства, разработанные для направленной коррекции работы CFTR_белка не могут полностью остановить прогрессирование поражения легких при МВ у пациентов с уже развившимися бронхоэктазами. Поэтому должны быть продолжены интенсивные исследования и разработки в области антиинфекционных и противовоспалительных средств, направленных на борьбу со вторичными осложнениями при МВ. Улучшение антибактериальной и противовспалительной терапии должны снизить смертность, улучшить продолжительность и качество жизни при МВ.
БЛАГОДАРНОСТИ
Выражаем признательность за гранты, полученные от Национального института здоровья (GrantP30-DK27651) и Американского фонда МВ. Мы выражаем искреннюю благодарность за помощь в редактировании Robert C. Stern, M.D.
Источник: Cold Spring Harb Perspect Med